缺氧型-睡眠呼吸中止症
缺氧型睡眠呼吸中止症-定義
缺氧型睡眠呼吸中止症,是一種由身體或組織長期慢性缺氧狀態下,所形成的睡眠窒息現象。

我們缺氧型睡眠研究中心發現,隨著年紀或壓力增加身體逐漸發生慢性缺氧,使得在睡眠中特殊時段的能量產出大幅減少,舌根及喉部軟組織無力收縮而逐漸滑落塞住氣管,發生短暫窒息的現象。長期睡眠呼吸中止,將導致更嚴重的身體缺氧,而發生如癌症、腦中風、失智症、糖尿病、肝硬化、腎衰竭、免疫失調、心血管等致命疾病。這類睡眠呼吸中止症屬於阻塞性的呼吸中止問題的最常見發生根源。因此為了區隔其他如神經失衡問題所導致的中樞性呼吸中止等等其他型態的呼吸中止症,所以我們研究中心便歸類並定義這型的疾病為【缺氧型睡眠呼吸中止症】。
**延伸閱讀:
https://pubmed.ncbi.nlm.nih.gov/28209226/
有氧-缺氧-無氧
當充當細胞食物的物質進入到細胞內部之後,扮演工廠角色的千百種各類蛋白質就會快速啟動,像自動化生產的工廠那樣運轉生產能量電池。只不過,這個工廠裡有個像鍋爐那樣的設備,那些前置的處理過的物質,最後都得經過鍋爐內部的轉化,才能成為帶高能量的細胞電池 ATP 。
而就像平常的火爐那樣,必須要有充足的氧氣,才能充分燃燒獲取足夠的光能、熱能,細胞的代謝像這種情況獲取完整的燃燒後,稱作有氧代謝。經過許多代諾貝爾獎得主的研究後,發現一個單位食物,可以產生 38 個生物能量電池,並加上 1 個二氧化碳和水 ( 詳影片 ) 。若是身上的細胞都能處在這種狀態下,那將可發揮它們的完整機能而健康的存活。
但是,若是細胞內部處在完全無氧的狀態下,細胞內部的火爐當然就無法燃燒進行能量轉換,這些諾貝爾獎的得主們研究計算分鐘左右一個單位食物,就只能產生2個生物能量電池,並再加上 1 個乳酸及 2 個氫離子。這類的情況,除了少數的單細胞生物 ( 如酵母及細菌 ) 能存活之外,對於人類將在 3 分鐘之內失去生命。
然而這個世上絕大多數活著的人,身體裡的細胞都不是處在”非黑即白”的二元世界,而是活在介於上面完全有氧與完全無氧二者之間”缺氧”狀態下的灰色地帶,每次獲取食物之後,單位食物物質只能轉換成介於 38 到 2之間的 ATP 能量電池,再加上一些乳酸、氫離子以及忽開忽關鍋爐所產生的自由基、 ROS 物質的外溢在細胞裡外。這類的人,年紀輕一點時,細胞所獲得的氧氣較多,所以產生的電池能量效能較高 ( 偏向 38 個 ATP 能量 ) ,但是隨著年紀的增加,細胞所獲得的氧氣能力及分配就逐漸減少,所以產生的電池能量效能就越來越低 ( 偏向 2 個 ATP 能量 ) ,再加上釋放的有害副產品 ( 如氫離子及自由基、 ROS等 ) 越來越多,當然隨之而來的缺氧型慢性疾病也就越來越多且越來越嚴重 !
缺氧型睡眠-觀念
睡眠,原本就是一個慢性缺氧的生理活動,或者也可以反地說,睡眠,是被慢性缺氧所調控的一種生理活動。

當進入睡眠之後,大腦皮質區加上中腦這兩大區塊的神經網絡,因為得將一天的活動訊號進行重整與修復,因此就從橋腦與海馬迴的交界處關閉,基本上中樞神經不再接收與傳遞訊息,因此整個睡眠程序,都是由身體的軀幹部位所控制。而控制的方式,就如同的沿海養殖魚塭池那樣,當池水含氧新鮮充沛時,池中的魚群大概可以撐個 80 分鐘左右,之後,隨著魚池含氧越來越低時,魚群將漸漸游到水面,甚至跳出水面,以求得到一點點的氧氣求生,於是這時的池水,也會隨著魚群產生越來越大的波動,接著水池的偵測器,也將受到感應而啟動魚池裡的馬達運作,開始旋轉壓送空氣進入水中,一般來說大約 10 分鐘就能達到滿足魚群再撐過 80 分鐘左右。
而上面這個循環,恰恰就如同睡眠時所呈現的睡眠週期那樣 ( 如圖 ) ,一般正常人進入睡眠後,首先進入的就是第一階段的進入的非快速眼動睡眠期 (NREM) ,也就是大家熟之又夢想、持續約 80 分鐘的熟睡期。
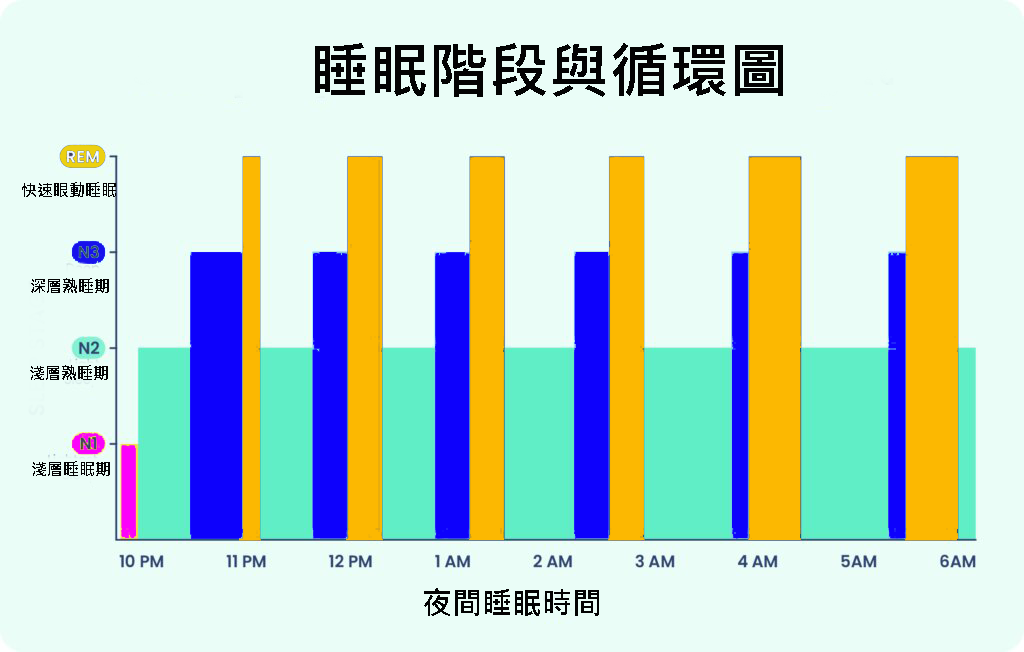
可是到了這段期間的後末段,缺氧的情況將越來越嚴重,大量從軀體細胞所釋出的缺氧訊號,會沿著神經通過脊髓匯整集中到延腦部位,刺激了延髓上面的呼吸及心跳中樞,於是接著像馬達那樣的開始啟動呼吸及心跳,持續 10 分鐘,這段期間稱作快速眼動睡眠期 (REM) 。當身體滿足血氧需求,原有缺氧產生的波動也消失,於是又接著進入下一個熟睡期 … 。整個晚上的睡眠,大概是由 5 個睡眠週期的循環所構成。以上所說的就是本研究中心主持人陳志明博士研究所發現,並經由他所創立的【睡眠魚池理論】,詳細情況可參考《睡眠救贖 – 缺氧型失眠》一書。
**延伸閱讀
https://pubmed.ncbi.nlm.nih.gov/7403735/
睡眠呼吸中止症-成因
 問題是,當幾十年後,人的情況就像池水那樣,越變越混濁,馬達 ( 心臟及肺臟 ) 也越變越老舊,加上魚群 ( 體細胞 ) 也越來越大之後,耗氧的程度也將隨之加劇。於是在非快速眼動睡眠 (NREM) 的末段期間,缺氧的情況將越發嚴重。對特定的族群來說,他們的舌根與咽喉部位的供氧情況,原本就在某些因素下就已經處在慢性缺氧的狀態下囉,但是到了這熟睡期的末段時間,這些組織細胞缺氧的情況將雪上加霜的加劇惡化。
問題是,當幾十年後,人的情況就像池水那樣,越變越混濁,馬達 ( 心臟及肺臟 ) 也越變越老舊,加上魚群 ( 體細胞 ) 也越來越大之後,耗氧的程度也將隨之加劇。於是在非快速眼動睡眠 (NREM) 的末段期間,缺氧的情況將越發嚴重。對特定的族群來說,他們的舌根與咽喉部位的供氧情況,原本就在某些因素下就已經處在慢性缺氧的狀態下囉,但是到了這熟睡期的末段時間,這些組織細胞缺氧的情況將雪上加霜的加劇惡化。
於是舌根及周般軟組織的肌肉或纖維細胞將因缺氧而能量匱乏,造成肌肉或纖維細胞的拉力不足以抵抗地球重力,產生拉長下垂的現象,舌根等軟組織便在這期間下垂堵住咽喉氣管的進氣口,而發生像窒息一樣的短暫呼吸中止現象!
**延伸閱讀
https://pubmed.ncbi.nlm.nih.gov/16227461/
缺氧型睡眠呼吸中止症-症狀指標
A. 好發族群
缺氧型睡眠呼吸中止症的發生雖然常見於各類睡眠障礙的人群中,但某些族群卻比其他人更容易患上缺氧型睡眠呼吸中止症,如:
 1.中老年族群:
1.中老年族群:
随着年齡的增加,缺氧的程度也逐漸提升,由於人體在 20歲之後,平均每年將減少 1% 的最大攝氧量 (VO2max) ,當這個數值降低至正常值的 20%-40% 左右,也就是 40-60 歲以後,則是缺氧型睡眠呼吸中止症的好發年紀族群。
 2.男性族群:
2.男性族群:
可能是成熟男性因為喉嚨上的喉結構造所致,使得在同樣的聲音響度下,男性發出聲音的能量耗損比女性還多,容易造成咽喉部位組織發生慢性缺氧,加上男性在清醒時大多從事較耗能工作,使得睡眠時相對比女性容易發生缺氧型睡眠呼吸中止症。
3.肥胖族群:
 肥胖族群,因為脂肪組織的膨脹造成血管供氧距離加大,而使得在肥胖組織與細胞間發生缺氧並產生慢性發炎的情況。加上肥胖族群的身體量體加大,血管的阻力也升高,使得相同心臟的出力下,造成全身性的慢性缺氧,尤其當進入睡眠之後,心臟出力及心搏頻率下降,加上舌頭與咽喉部位肥厚,相當容易造成該處發生慢性缺氧,舌根細胞產出的能量無力支撐舌頭下墜力量,而發生打鼾與睡眠呼吸中止症等問題。
肥胖族群,因為脂肪組織的膨脹造成血管供氧距離加大,而使得在肥胖組織與細胞間發生缺氧並產生慢性發炎的情況。加上肥胖族群的身體量體加大,血管的阻力也升高,使得相同心臟的出力下,造成全身性的慢性缺氧,尤其當進入睡眠之後,心臟出力及心搏頻率下降,加上舌頭與咽喉部位肥厚,相當容易造成該處發生慢性缺氧,舌根細胞產出的能量無力支撐舌頭下墜力量,而發生打鼾與睡眠呼吸中止症等問題。
4.糖尿病族群:
 糖尿病族群,主要因為發生在全身性細胞上的胰島素受體數量不足或損壞,導致全身性的能量產出不足,除了導致長期慢性缺氧之外,多餘的糖分在滯留到體內之後,還將發生一系列心血管疾病。這些人群,因為血糖過多的因素,在前期糖尿病患的睡眠生理上,經常表現出容易進入睡眠的表徵,但是一旦進入熟睡期的非快速眼動睡眠 NREM 期間,因為全身性的缺氧緣故,使得咽喉及舌根組織的拉力經常小於它們的自身重量,而造成堵塞呼吸的現象 !
糖尿病族群,主要因為發生在全身性細胞上的胰島素受體數量不足或損壞,導致全身性的能量產出不足,除了導致長期慢性缺氧之外,多餘的糖分在滯留到體內之後,還將發生一系列心血管疾病。這些人群,因為血糖過多的因素,在前期糖尿病患的睡眠生理上,經常表現出容易進入睡眠的表徵,但是一旦進入熟睡期的非快速眼動睡眠 NREM 期間,因為全身性的缺氧緣故,使得咽喉及舌根組織的拉力經常小於它們的自身重量,而造成堵塞呼吸的現象 !
5.勞工族群:
 這裡所指的勞工包括傳統所說的白領及藍領的勞工族群。但具體而言,主要是指在工作的期間,身體必須長時間支出大量的能量,去完成工作或換取金錢的這些族群。我們大腦在強力思考運作下,腦神經細胞同樣也必須要支出相當龐大的生物能量,就如同許多勞工運用體力時所支出的能量相當。當這些族群受到其他如年齡、飲食、工作方式或程度等等因素的影響之後,發生疲累情況時,到了睡眠期間,身體的能量儲備還沒恢復前,將使得舌根與咽喉部位的組織細胞能量不足,因而造成了梗塞現象,發生睡眠呼吸中止症。
這裡所指的勞工包括傳統所說的白領及藍領的勞工族群。但具體而言,主要是指在工作的期間,身體必須長時間支出大量的能量,去完成工作或換取金錢的這些族群。我們大腦在強力思考運作下,腦神經細胞同樣也必須要支出相當龐大的生物能量,就如同許多勞工運用體力時所支出的能量相當。當這些族群受到其他如年齡、飲食、工作方式或程度等等因素的影響之後,發生疲累情況時,到了睡眠期間,身體的能量儲備還沒恢復前,將使得舌根與咽喉部位的組織細胞能量不足,因而造成了梗塞現象,發生睡眠呼吸中止症。
 6.鼻炎族群:
6.鼻炎族群:
不論是長期的過敏性鼻炎、慢性鼻竇炎、或者是細菌病毒感冒引起的流鼻水、鼻塞等等,都容易造成舌根及咽喉部位的組織水腫,從而加大這些組織的重量。加上在睡眠期間由於血液供給的減少,使得這些部位的能量產出不足以應付自身重量,這使得這些族群在發生鼻炎或鼻塞情況時,還會加重發生睡眠呼吸中止症的情況,而使病情難以迅速恢復 !
**延伸閱讀
https://pubmed.ncbi.nlm.nih.gov/9445292/
B. 常見體徵
一般缺氧型睡眠呼吸中止症族群的體徵,原則上是以舌頭及喉部相關的缺氧器官或部位,所產生特定的缺氧體徵,常與一般沒有睡眠呼吸中止症的人有些微不同,而較能夠辨識,常見的體徵如下 :
 1.肥胖 :
1.肥胖 :
如同前面好發族群中的肥胖族群那樣,肥胖的身材體徵,經常是缺氧型睡眠呼吸中止症的表徵之一。當然並非是所有肥胖的體型都是這類疾病的絕對表徵,但是男性若已經產生了〝鮪魚肚〞現象後,女性的頸子出現像臘腸樣的頸圈後,發生睡眠呼吸中止症的機率就直線上升了。
2.白髮及頭髮稀鬆 :
 雖然白髮及頭髮稀疏是屬於上年紀長者的常見體徵,但是它們同時也是缺氧型睡眠呼吸中止症者的常見體徵之一。由於頭髮髮根裡面的黑色素細胞,若處在慢性缺氧的環境下,將無法生成黑色素,而出現白髮的現象,而供給頭髮的血液和供給舌頭的血液都源自於上頜動脈的分支系統,一旦耳朵周邊兩側開始發生白髮,也說明舌根部位的供血也發生短缺的慢性缺氧現象,當然也是發生睡眠呼吸中止症的常見表徵之一。
雖然白髮及頭髮稀疏是屬於上年紀長者的常見體徵,但是它們同時也是缺氧型睡眠呼吸中止症者的常見體徵之一。由於頭髮髮根裡面的黑色素細胞,若處在慢性缺氧的環境下,將無法生成黑色素,而出現白髮的現象,而供給頭髮的血液和供給舌頭的血液都源自於上頜動脈的分支系統,一旦耳朵周邊兩側開始發生白髮,也說明舌根部位的供血也發生短缺的慢性缺氧現象,當然也是發生睡眠呼吸中止症的常見表徵之一。
3.粗脖子厚舌頭 :
 當器官或組織發生慢性缺氧的情況後,這些組織細胞將因需求而刺激周邊血管的通透性,加大血氧的滲透,也因此造成水腫的現象。當咽喉及舌根部位發生慢性缺氧情況時,除了發生睡眠呼吸中止症之外,有些人還會因此出現粗脖子或大舌頭的狀況。如果扣除甲狀腺異常腫大及感冒時的扁桃腺發炎之外,其他大多數將屬於睡眠呼吸中止症的表徵。
當器官或組織發生慢性缺氧的情況後,這些組織細胞將因需求而刺激周邊血管的通透性,加大血氧的滲透,也因此造成水腫的現象。當咽喉及舌根部位發生慢性缺氧情況時,除了發生睡眠呼吸中止症之外,有些人還會因此出現粗脖子或大舌頭的狀況。如果扣除甲狀腺異常腫大及感冒時的扁桃腺發炎之外,其他大多數將屬於睡眠呼吸中止症的表徵。
4.皮膚粗糙乾裂 :
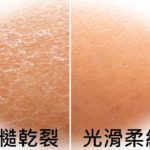 在傳統的中醫理論中,皮膚是作為肺臟的表徵延伸。簡單的說,若是肺功能不好,或者發生慢性缺氧的狀況下,皮膚組織的健康狀態將出現紅燈。我們缺氧型睡眠障礙研究中心發現,當發生長期慢性缺氧的情況時,皮膚細胞中將加速分泌一種稱作 MMPs 的膠原蛋白破壞酶,專門剪碎皮膚細胞之間的連結蛋白、膠原蛋白、及各類的彈力蛋白,造成皮膚的角質增厚、粗糙、乾澀及脫落。因此當患有睡眠呼吸中止症時,整夜經常處於慢性缺氧的狀態,肺部的呼吸交換及功能也受到損傷,皮膚及毛髮也將呈現粗糙乾裂等等現象。
在傳統的中醫理論中,皮膚是作為肺臟的表徵延伸。簡單的說,若是肺功能不好,或者發生慢性缺氧的狀況下,皮膚組織的健康狀態將出現紅燈。我們缺氧型睡眠障礙研究中心發現,當發生長期慢性缺氧的情況時,皮膚細胞中將加速分泌一種稱作 MMPs 的膠原蛋白破壞酶,專門剪碎皮膚細胞之間的連結蛋白、膠原蛋白、及各類的彈力蛋白,造成皮膚的角質增厚、粗糙、乾澀及脫落。因此當患有睡眠呼吸中止症時,整夜經常處於慢性缺氧的狀態,肺部的呼吸交換及功能也受到損傷,皮膚及毛髮也將呈現粗糙乾裂等等現象。
**延伸閱讀
https://pubmed.ncbi.nlm.nih.gov/33767945/
C.生理指標
對於睡眠呼吸中止症的人有幾項常規可簡易做到的生理指標可以量測 :
 1. 常規睡眠生理檢查指標 :
1. 常規睡眠生理檢查指標 :
腦波圖、眼動圖、下顎肌電圖、鼾聲、心電圖、口鼻呼吸氣流、胸腹起伏狀態、血中含氧百分比、下肢肌電圖、睡眠姿勢及睡眠時的動作。
 呼吸中止 – 淺呼吸指數(AHI): 用以評估睡眠呼吸中止症的嚴重程度。依據美國睡眠醫學會的定義, AHI 小於 5 為正常; 5 至 15 為輕度; 15 至 30 為中度; 30 以上為重度。另外以胸腹起伏狀態了解呼吸事件時呼吸肌肉收縮驅力的有無,而區分成阻塞型與中樞型的事件。
呼吸中止 – 淺呼吸指數(AHI): 用以評估睡眠呼吸中止症的嚴重程度。依據美國睡眠醫學會的定義, AHI 小於 5 為正常; 5 至 15 為輕度; 15 至 30 為中度; 30 以上為重度。另外以胸腹起伏狀態了解呼吸事件時呼吸肌肉收縮驅力的有無,而區分成阻塞型與中樞型的事件。
2. 簡易睡眠生理檢查指標-睡眠偵測手錶 :
由於常規的睡眠生理檢查的程序及儀器雖然還算精準,但是對於一般的使用者仍然有許多不方便的缺點。於是現今最為簡便的偵測方法,便是利用一款類似電子智慧手錶的穿戴式醫療儀器,讓使用者可以在家裏以平常的習慣睡覺,經過幾天的時間適應與偵測後,透過雲端的數據分析並判斷出使用者的睡眠呼吸中止情況。
 這類睡眠偵測手錶的基本條件,是運用手表內的血氧偵測器、心搏感測器、動作感測器等等,以每秒鐘的頻率運作,偵測使用者的血氧狀態、心跳數、呼吸頻率、以及身體動作等等睡眠參數,透過連結手機上的平台回傳到雲端數據庫,再進行分析評估。雖然外型及運作方式和一般的穿戴式手錶相當雷同,但是由於睡眠呼吸中止的發生,經常是在幾秒鐘到幾分鐘的時間段之內所發生的,因此並不是一般市面任何一款穿戴式手錶手環所能偵測得到。
這類睡眠偵測手錶的基本條件,是運用手表內的血氧偵測器、心搏感測器、動作感測器等等,以每秒鐘的頻率運作,偵測使用者的血氧狀態、心跳數、呼吸頻率、以及身體動作等等睡眠參數,透過連結手機上的平台回傳到雲端數據庫,再進行分析評估。雖然外型及運作方式和一般的穿戴式手錶相當雷同,但是由於睡眠呼吸中止的發生,經常是在幾秒鐘到幾分鐘的時間段之內所發生的,因此並不是一般市面任何一款穿戴式手錶手環所能偵測得到。
這類專業的睡眠呼吸中止症偵測醫材,在偵測後的評估結果一般分為 4 級,第一級屬於正常睡眠,第 2 級屬於輕微睡眠呼吸中止問題,第 3 級則屬於中度睡眠呼吸中止症,而第 4 級,則屬於重度的睡眠呼吸中止症的級數。在評估分級時,以受測者的血氧程度低於 90% ,並在每小時內發生大於 10% 的次數為評估重點,當然,也併入心跳、呼吸、及動作等頻率指數綜合考慮。尤其對於第 4 級的重度呼吸中止者,血氧低於 85% 的發生事件及時間頻率也將特別加權處理,畢竟當血氧低於 85% 以下時,對於身體的危害比血氧在 90% 以上的危害,將是以等比級數增加的 !
這種簡易的檢測雖然方便,但卻缺少了睡眠中心常規檢測時的腦波偵測、呼吸氣流強度、眼動偵測、及肌電偵測等等實驗室數據,對於是否是屬於氣管梗塞時所造成的缺氧,還是因為睡眠週期所產生的缺氧,在判別時仍不夠精確。加上它是使用雲端計算,而非一對一的醫師判別,因此目前只能當成輔助的檢驗醫療器材,若是判別出來之後屬於第 4 級的重度的睡眠呼吸中止患者的話,想再進一步確認時,則必須尋找更專業的睡眠醫師。只不過,依照目前的睡眠呼吸中止症的治療方式,即使確認屬於重度的患者,除了手術及戴上正壓呼吸器之外,似乎就沒有其他方法了 !!
3. 瑪蘭帕惕 (Mallampati) 分級法:
這項原本使用在手術前麻醉時,評估患者是否能使用氣管麻醉的簡單方法,之後也被應用在針對睡眠呼吸中止症的發病程度評估。主要是透過患者盡最大力張口並將舌頭外吐後,由觀察者平行正視患者口部,依喉嚨的剩餘空間,歸類患者的舌頭厚薄與氣管入口的大小,以評估患者的睡眠呼吸中止症的嚴重程度。

一般來說,運用這類分級法,總共分成四級 :
第一級,屬於正常情況,主要是可以清楚的看見完整的懸垂雍以及至少有 1/2 至 1/3 弧度的顎弓形狀,請詳圖 1 的情況。
第二級,屬於輕微睡眠呼吸中止症的情況,主要是仍可以看到一半以上的懸垂雍,但是懸垂雍的底部圓珠,已經被舌頭遮擋住,同時大約 1/3 弧度的顎弓形狀仍可以被辨別,請詳圖 2 的情況。
第三級,屬於中度睡眠呼吸中止症的情況,主要是只能看到一點點的懸垂雍根部,其他的部位都被舌頭遮擋住,同時只有 1/5 弧度的顎弓及孔洞可以辨別,請詳圖 3 的情況。
第四級,屬於嚴重睡眠呼吸中止症的情況,主要是已經不能看到任何懸垂雍的組織,而顎弓無法辨別,口腔孔洞也無法發現,請詳圖 4 的情況。
雖然這種評估指標不一定可以精準量測及評斷睡眠呼吸中止症的分級,但是卻可以當成自我評估是否已經患有睡眠呼吸中止症的簡單方法。
**延伸閱讀
https://pubmed.ncbi.nlm.nih.gov/23794206/
D1.生活指標-夜間症狀
發生缺氧型睡眠呼吸中止症的一些平常生活型態及些微的症狀有關。一般還可以分成日間症狀及夜間症狀:
1.呼吸中斷:
 最直接的症狀就是當入睡之後一段時間就發生停止呼吸的現象。由於當事人根本無法感知自己是否有發生睡眠呼吸中止的現象,一般來說都是由枕邊人所發現的,而這種發現大多也是因為枕邊人比較晚睡或者被當事者打鼾吵醒後難以入睡的期間所偶然發現。
最直接的症狀就是當入睡之後一段時間就發生停止呼吸的現象。由於當事人根本無法感知自己是否有發生睡眠呼吸中止的現象,一般來說都是由枕邊人所發現的,而這種發現大多也是因為枕邊人比較晚睡或者被當事者打鼾吵醒後難以入睡的期間所偶然發現。
一般來說發生的時間大約從入睡後的第一個睡眠週期的末段時間起,也就是當入睡後的 50 至 80 分鐘這段期間開始發生,其後的發作時間及次數將隨著當事者的缺氧情況及體質而有所不同。症狀的發生是當事者的打鼾聲突然停止,胸部起伏也停止大約半分鐘以上時,若是以手指靠近當事人的嘴巴鼻子時,可以發現並沒有吸氣或吐氣的氣流發生,而且也持續大約半分鐘以上時,大致上就可以確定當事者屬於睡眠呼吸中止症的患者。
2.常打鼾:
 打鼾幾乎是大多數睡眠呼吸中止症患者的通病之一,但並非打鼾者就必然會發生睡眠呼吸中止症的情況。雖然兩者的發生機制略有不同,但廣義的說其實也只是嚴重程度不同罷了。睡眠呼吸中止症患者的打鼾模式,一般都會在持續一段時間後,就發生停止的現象,在停止的期間有可能是發生了呼吸停止狀況,但也有可能是因為身體改變了睡眠姿勢,改變氣管的氣流及內部壓力,而短暫的停止了打鼾聲響及音頻。所以當枕邊人發現當事者停止打鼾,千萬不要緊張兮兮地就認為是發生了睡眠呼吸中止的問題,而整夜不睡覺的去觀察當事人 !
打鼾幾乎是大多數睡眠呼吸中止症患者的通病之一,但並非打鼾者就必然會發生睡眠呼吸中止症的情況。雖然兩者的發生機制略有不同,但廣義的說其實也只是嚴重程度不同罷了。睡眠呼吸中止症患者的打鼾模式,一般都會在持續一段時間後,就發生停止的現象,在停止的期間有可能是發生了呼吸停止狀況,但也有可能是因為身體改變了睡眠姿勢,改變氣管的氣流及內部壓力,而短暫的停止了打鼾聲響及音頻。所以當枕邊人發現當事者停止打鼾,千萬不要緊張兮兮地就認為是發生了睡眠呼吸中止的問題,而整夜不睡覺的去觀察當事人 !
3.易入睡:
 患有睡眠呼吸中止症的人群中,有很大一部分是屬於高血壓、高血糖、高血脂等三高族群,雖然這三種疾病原本就屬於慢性缺氧所引起的疾病,但是這些疾病的代償作用,使得在入睡前身體血液中血糖、血氧、及游離血脂高於一般狀況,使腦中的睡眠感測中心 ( 食慾素細胞群 ) ,誤以為身體已具有足夠食物去應付睡眠期間的缺氧挑戰,於是啟動睡眠程序,輕易的進入睡眠。
患有睡眠呼吸中止症的人群中,有很大一部分是屬於高血壓、高血糖、高血脂等三高族群,雖然這三種疾病原本就屬於慢性缺氧所引起的疾病,但是這些疾病的代償作用,使得在入睡前身體血液中血糖、血氧、及游離血脂高於一般狀況,使腦中的睡眠感測中心 ( 食慾素細胞群 ) ,誤以為身體已具有足夠食物去應付睡眠期間的缺氧挑戰,於是啟動睡眠程序,輕易的進入睡眠。
4.常失眠:
 與前面的易入睡相反,由於患有缺氧型睡眠呼吸中止症的族群,根源的原因都是身體慢性缺氧所形成,在進入睡眠前,經常因為身體缺氧,軀體發出大量神經波動刺激大腦,加上血液中所含的能量及血氧不足的訊息,交替使腦中的睡眠感測中心 ( 食慾素細胞群 ) ,判別身體不具有足夠能量去應付睡眠期間的缺氧挑戰,於是停止啟動睡眠程序,讓身體保持清醒,期待補充更多的能量或血氧,因而發生失眠現象。
與前面的易入睡相反,由於患有缺氧型睡眠呼吸中止症的族群,根源的原因都是身體慢性缺氧所形成,在進入睡眠前,經常因為身體缺氧,軀體發出大量神經波動刺激大腦,加上血液中所含的能量及血氧不足的訊息,交替使腦中的睡眠感測中心 ( 食慾素細胞群 ) ,判別身體不具有足夠能量去應付睡眠期間的缺氧挑戰,於是停止啟動睡眠程序,讓身體保持清醒,期待補充更多的能量或血氧,因而發生失眠現象。
5. 口渴頻尿:
 許多患有缺氧型睡眠呼吸中止症的人,在睡眠中都發生口渴及頻尿等現象,尤其是當睡眠中途起床尿尿後,經常會感到相當口渴,因而補充水分進而破壞睡眠,同時也因此發生頻尿問題,令許多人困擾不已。造成這種原因,除了缺氧型睡眠呼吸中止症的族群,因為經常在睡眠期間打鼾、張口呼吸,使得喉嚨、鼻腔、口腔乾燥失水而發生口渴的情況之外,也會因為睡眠時身體組織在停止呼吸期間的嚴重缺氧,使控制膀胱收縮的逼尿肌細胞發生慢性發炎現象,造成包覆逼尿肌外層的黏膜組織鬆散,大量釋出氫離子訊號後,激發交感神經刺激膀胱收縮,而形成頻尿現象。
許多患有缺氧型睡眠呼吸中止症的人,在睡眠中都發生口渴及頻尿等現象,尤其是當睡眠中途起床尿尿後,經常會感到相當口渴,因而補充水分進而破壞睡眠,同時也因此發生頻尿問題,令許多人困擾不已。造成這種原因,除了缺氧型睡眠呼吸中止症的族群,因為經常在睡眠期間打鼾、張口呼吸,使得喉嚨、鼻腔、口腔乾燥失水而發生口渴的情況之外,也會因為睡眠時身體組織在停止呼吸期間的嚴重缺氧,使控制膀胱收縮的逼尿肌細胞發生慢性發炎現象,造成包覆逼尿肌外層的黏膜組織鬆散,大量釋出氫離子訊號後,激發交感神經刺激膀胱收縮,而形成頻尿現象。
6. 睡眠中斷、早醒與難再入睡:
 在睡眠週期中的熟睡期 (NREM) 是身體面臨較缺氧的階段,就像是魚塭池打氧馬達休息停止的期間,魚群的生命僅依靠池水的含氧多寡在維持,因此在這段期間的最後接近無氧狀態時,魚群將會使盡力氣游到水面張口吸氧以求維生,若是所形成的波動過大,將直接驚動魚場的主人直接開啟馬達補充氧氣 ( 詳睡眠魚池理論 ) 。類似的情況也發生在患有缺氧型睡眠呼吸中止症的族群,在睡眠期間再加上呼吸中止的情況,將使身體更加缺氧,缺氧細胞釋出的氫離子刺激神經後,造成過大過多的神經波動,進而刺激大腦中樞神經,中斷睡眠而發生清醒。由於這類清況經常發生在越來越缺氧的第三至第五睡眠週期之間,也就是大約 3-5 點的凌晨時分,也就是中老年人經常所患的早醒問題的發生來源。更慘的是,一旦清醒後,由於身體很難再適當的補充或轉換能量,因此使得控制入睡的食慾素分泌神經,偏向持續打開清醒警戒的開關,使得人們經常清醒後便難以再入睡。
在睡眠週期中的熟睡期 (NREM) 是身體面臨較缺氧的階段,就像是魚塭池打氧馬達休息停止的期間,魚群的生命僅依靠池水的含氧多寡在維持,因此在這段期間的最後接近無氧狀態時,魚群將會使盡力氣游到水面張口吸氧以求維生,若是所形成的波動過大,將直接驚動魚場的主人直接開啟馬達補充氧氣 ( 詳睡眠魚池理論 ) 。類似的情況也發生在患有缺氧型睡眠呼吸中止症的族群,在睡眠期間再加上呼吸中止的情況,將使身體更加缺氧,缺氧細胞釋出的氫離子刺激神經後,造成過大過多的神經波動,進而刺激大腦中樞神經,中斷睡眠而發生清醒。由於這類清況經常發生在越來越缺氧的第三至第五睡眠週期之間,也就是大約 3-5 點的凌晨時分,也就是中老年人經常所患的早醒問題的發生來源。更慘的是,一旦清醒後,由於身體很難再適當的補充或轉換能量,因此使得控制入睡的食慾素分泌神經,偏向持續打開清醒警戒的開關,使得人們經常清醒後便難以再入睡。
7. 多夢夢靨:
 夢境形成的來源,是睡眠中藉由體細胞在缺氧代謝中所釋出的代謝物 : 氫離子,刺激周邊神經後,所產生的神經波,傳遞至訊號集中至橋腦後,再隨機的刺激後腦的視覺皮質區,而組合產生夢境。當睡眠中,軀體越是發生缺氧的情況,軀體所產生的訊號越是強烈,而所產生的夢境也將越多越長越激烈。這也是缺氧型睡眠呼吸中止症的族群經常發生多夢及出現夢靨的根本原因。
夢境形成的來源,是睡眠中藉由體細胞在缺氧代謝中所釋出的代謝物 : 氫離子,刺激周邊神經後,所產生的神經波,傳遞至訊號集中至橋腦後,再隨機的刺激後腦的視覺皮質區,而組合產生夢境。當睡眠中,軀體越是發生缺氧的情況,軀體所產生的訊號越是強烈,而所產生的夢境也將越多越長越激烈。這也是缺氧型睡眠呼吸中止症的族群經常發生多夢及出現夢靨的根本原因。
8. 改變睡姿:
 所有生命的有求生的本能,即使在接近無意識的睡眠狀態下也是如此。當缺氧型睡眠呼吸中止症的人,在睡夢中發生窒息時,在窒息的開始,雖然是像被人掐住頸部窒息那般的危險,但隨著身體越發的缺氧窒息,軀體所產生的訊號波也將越發強烈,除了延腦會對心臟及肺臟發出強烈呼氣及心跳的命令之外,同時也會驅動四肢及軀幹去扭轉身體,改變睡姿,以解除窒息的威脅。因此,雖然有許多人長久以來已經發生了缺氧型睡眠呼吸中止症,但是直接在睡夢中窒息而死的人幾乎微乎其微,除非他們的軀體神經反饋系統 ( 如脊髓、橋腦等 ) 發生問題,否則身體將會有最後一道抵禦的防線 !
所有生命的有求生的本能,即使在接近無意識的睡眠狀態下也是如此。當缺氧型睡眠呼吸中止症的人,在睡夢中發生窒息時,在窒息的開始,雖然是像被人掐住頸部窒息那般的危險,但隨著身體越發的缺氧窒息,軀體所產生的訊號波也將越發強烈,除了延腦會對心臟及肺臟發出強烈呼氣及心跳的命令之外,同時也會驅動四肢及軀幹去扭轉身體,改變睡姿,以解除窒息的威脅。因此,雖然有許多人長久以來已經發生了缺氧型睡眠呼吸中止症,但是直接在睡夢中窒息而死的人幾乎微乎其微,除非他們的軀體神經反饋系統 ( 如脊髓、橋腦等 ) 發生問題,否則身體將會有最後一道抵禦的防線 !
**延伸閱讀
https://pubmed.ncbi.nlm.nih.gov/7034220/
D2. 生活指標-日間症狀:
1.昏沉萎靡感:
 幾乎所有的缺氧型睡眠呼吸中止症患者,睡醒後都會發生的共同現象,就是有昏沉委靡感的發生,也就是在白天的精神經常感到非常的低落、注意力無法集中、全身懶懶的、任何活動都提不起勁。這是因為在睡眠期間過度的缺氧,使得原本在睡眠期間大腦神經突觸的連結重整及修復程序,受到干擾無法完成,加上軀體細胞的能量分配也因為缺氧而不足,因而在清醒時產生昏沉萎靡感的代償症狀。
幾乎所有的缺氧型睡眠呼吸中止症患者,睡醒後都會發生的共同現象,就是有昏沉委靡感的發生,也就是在白天的精神經常感到非常的低落、注意力無法集中、全身懶懶的、任何活動都提不起勁。這是因為在睡眠期間過度的缺氧,使得原本在睡眠期間大腦神經突觸的連結重整及修復程序,受到干擾無法完成,加上軀體細胞的能量分配也因為缺氧而不足,因而在清醒時產生昏沉萎靡感的代償症狀。
2.易頭痛耳鳴:
 由於缺氧型睡眠呼吸中止症造成睡眠期間長時間的缺氧,使得在清醒後大腦神經細胞的血氧分配呈現嚴重不足的狀態,神經細胞為了開始工作,便需要補充血氧及能量,於是啟動發炎機制,快速擴張腦血管、擴大了腦部微血管的血腦屏障 BBB 。這些連續的代償動作,雖然可以達到快速補充神經能量去運作神經功能之外,卻會造成腦神經周遭發生類似水腫的情況,這也將直接觸發顱部的三叉神經的電波極性,進而刺激痛感中樞,而產生頭痛及耳鳴的現象。
由於缺氧型睡眠呼吸中止症造成睡眠期間長時間的缺氧,使得在清醒後大腦神經細胞的血氧分配呈現嚴重不足的狀態,神經細胞為了開始工作,便需要補充血氧及能量,於是啟動發炎機制,快速擴張腦血管、擴大了腦部微血管的血腦屏障 BBB 。這些連續的代償動作,雖然可以達到快速補充神經能量去運作神經功能之外,卻會造成腦神經周遭發生類似水腫的情況,這也將直接觸發顱部的三叉神經的電波極性,進而刺激痛感中樞,而產生頭痛及耳鳴的現象。
3. 嗜睡睡不飽:
 當夜晚睡覺期間發生缺氧型睡眠呼吸中止症之後,原有的睡眠生理及睡眠目的都將被破壞,腦神經中專門分泌多巴胺的黑質神經細胞,將因睡眠的不足而減少分泌,而同時原本在睡眠中被大量分泌的 GABA卻仍然充斥在體內與大腦。由於多巴胺主要功能就像是汽車裡面的油門那樣,讓身體產生活動力,相反地 GABA的作用就像是汽車裡的煞車那樣,讓身體停止活動,促進睡眠活動。也因此在日間這些族群將出現不是很愉快的睡不飽感或者嗜睡感。
當夜晚睡覺期間發生缺氧型睡眠呼吸中止症之後,原有的睡眠生理及睡眠目的都將被破壞,腦神經中專門分泌多巴胺的黑質神經細胞,將因睡眠的不足而減少分泌,而同時原本在睡眠中被大量分泌的 GABA卻仍然充斥在體內與大腦。由於多巴胺主要功能就像是汽車裡面的油門那樣,讓身體產生活動力,相反地 GABA的作用就像是汽車裡的煞車那樣,讓身體停止活動,促進睡眠活動。也因此在日間這些族群將出現不是很愉快的睡不飽感或者嗜睡感。
4.易怒情緒波動:
 原本在經過 5 至 6 次完整的正常睡眠週期後,大腦的神經將獲得充分的重組與修復,身體的能量也將獲得合理的能量重新分配,這時中腦將分泌大量的快樂激素 ( 又稱血清素 ) 獎勵身體,也因此睡飽的人體大多會覺得無比的舒暢愉快。但是對於缺氧型睡眠呼吸中止症的族群,在經過夜間不完整睡眠活動,甚至造成窒息的威脅、神經無法重整、能量難以重新分配等等的事件之後,原有大腦該給的獎勵,也就是這血清素,當然不會分泌,這除了造成這些缺氧族群發生心情低落之外,由於身體處在危險弱勢,一旦有任何危脅生活的事件發生時 ( 如言語、動作等等 ) ,體內將發出警戒訊號,腎上腺素也將急速飆升,而形成易怒及情緒波動的反社會人格。
原本在經過 5 至 6 次完整的正常睡眠週期後,大腦的神經將獲得充分的重組與修復,身體的能量也將獲得合理的能量重新分配,這時中腦將分泌大量的快樂激素 ( 又稱血清素 ) 獎勵身體,也因此睡飽的人體大多會覺得無比的舒暢愉快。但是對於缺氧型睡眠呼吸中止症的族群,在經過夜間不完整睡眠活動,甚至造成窒息的威脅、神經無法重整、能量難以重新分配等等的事件之後,原有大腦該給的獎勵,也就是這血清素,當然不會分泌,這除了造成這些缺氧族群發生心情低落之外,由於身體處在危險弱勢,一旦有任何危脅生活的事件發生時 ( 如言語、動作等等 ) ,體內將發出警戒訊號,腎上腺素也將急速飆升,而形成易怒及情緒波動的反社會人格。
5.陽痿性慾低:
 人類的性慾及性功能主要建立在當身體有多餘的能量儲備之下,才能分泌適當激素,如睪丸素、雌激素等,去刺激生殖器官進行繁殖的系列工作,包括精子的分裂增生,卵子的分泌熟成等等。但是對於缺氧型睡眠呼吸中止症的族群,因為睡眠中的過度缺氧,導致軀體的能量呈現不足的現象,加上夜晚大腦處於未修復的狀態,這抑制了促性腺激素釋放素( GnRH )或性腺激素( LH 、 FSH )等等在下視丘以及腦下垂體的製造物質,而這些性腺激素減少後,將直接抑制男性的睪丸皂精及睪固酮的合成,以及女性的雌激素分泌及卵子的成熟刺激。當持續一段時間之後也就形成了陽痿及性慾低等等性功能障礙問題。
人類的性慾及性功能主要建立在當身體有多餘的能量儲備之下,才能分泌適當激素,如睪丸素、雌激素等,去刺激生殖器官進行繁殖的系列工作,包括精子的分裂增生,卵子的分泌熟成等等。但是對於缺氧型睡眠呼吸中止症的族群,因為睡眠中的過度缺氧,導致軀體的能量呈現不足的現象,加上夜晚大腦處於未修復的狀態,這抑制了促性腺激素釋放素( GnRH )或性腺激素( LH 、 FSH )等等在下視丘以及腦下垂體的製造物質,而這些性腺激素減少後,將直接抑制男性的睪丸皂精及睪固酮的合成,以及女性的雌激素分泌及卵子的成熟刺激。當持續一段時間之後也就形成了陽痿及性慾低等等性功能障礙問題。
6. 記憶差反應遲鈍:
 當長期間在睡眠中發生缺氧型睡眠呼吸中止症時,將使原本在睡眠期間大量活動的大腦特殊神經細胞,發生嚴重的缺氧問題。首先影響到的是: 睡眠中需要大量能量去進行訊息傳導與修復活動,同時也扮演記憶功能的海馬迴神經區塊,會直接面臨到能量不足的狀態,導致記憶功能受損並降低活動以求復原。於是在日間活動時,這些缺氧型睡眠呼吸中止症的族群,將明顯的感受到記憶力退化及反應遲鈍的雙重問題。
當長期間在睡眠中發生缺氧型睡眠呼吸中止症時,將使原本在睡眠期間大量活動的大腦特殊神經細胞,發生嚴重的缺氧問題。首先影響到的是: 睡眠中需要大量能量去進行訊息傳導與修復活動,同時也扮演記憶功能的海馬迴神經區塊,會直接面臨到能量不足的狀態,導致記憶功能受損並降低活動以求復原。於是在日間活動時,這些缺氧型睡眠呼吸中止症的族群,將明顯的感受到記憶力退化及反應遲鈍的雙重問題。
**延伸閱讀
https://pubmed.ncbi.nlm.nih.gov/12679967/
